Лучевой дерматит
 Лучевая терапия – один из самых популярных методов лечения рака. Она подразумевает использование рентгеновских лучей для уничтожения раковых клеток и уменьшения опухолей.
Лучевая терапия – один из самых популярных методов лечения рака. Она подразумевает использование рентгеновских лучей для уничтожения раковых клеток и уменьшения опухолей.
Лучевая терапия подходит для лечения множества типов рака.
Радиационный или лучевой дерматит – один из ее возможных побочных эффектов.
- Что такое лучевой дерматит?
- Причины и симптомы лучевого дерматита
- Диагностика и лечение лучевого дерматита
Что такое лучевой дерматит?
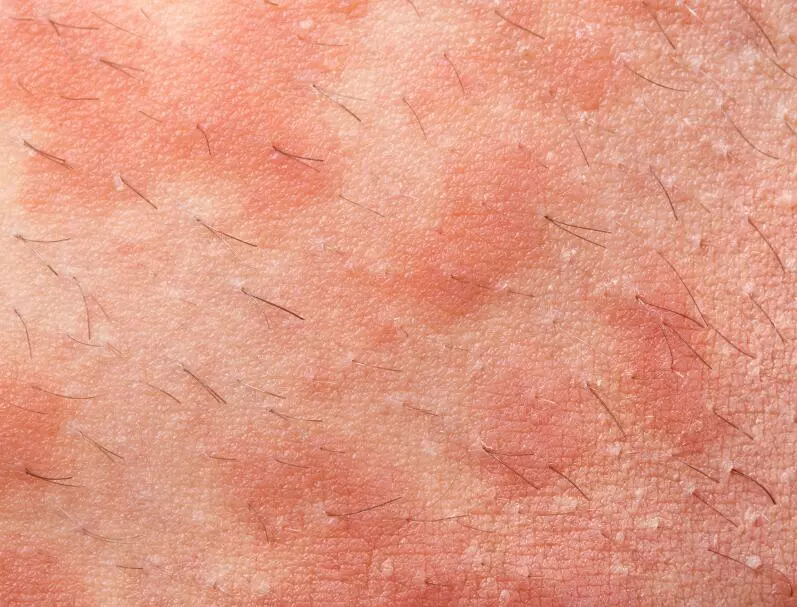
Лучевой дерматит – это результат концентрированного воздействия радиации на кожу. Болезненные отметки на кожи появляются примерно у 95% пациентов, которые подвергаются лучевой терапии.
Лучевой дерматит может быть ранним/острым и поздним. Ранний острый лучевой дерматит заявляет о себе в течение 90 дней после начала лечения, а поздний – спустя несколько месяцев после его окончания.
Острый дерматит развивается в течение нескольких часов после облучения и является следствием непосредственного повреждения структурной ткани и воспалительного ответа в эпидермисе и дерме. Повторное облучение усугубляет процесс, и приводит к быстрому прогрессированию лучевого дерматита.
В некоторых случаях повреждения могут быть настолько серьезными, что врачи принимают решение об отказе от лучевой терапии.
Причины и симптомы лучевого дерматита
Во время сеанса лучевой терапии концентрированные рентгеновские лучи проходят сквозь кожу и производят свободные радикалы. Это вызывает:
- повреждение тканей;
- повреждение ДНК;
- воспаление кожи (как внешних, так и внутренних слоев).
Так как лучевая терапия требует частого повторения сеансов, кожа не успевает восстановиться, что приводит к разрушению ее клеток.
Общие симптомы лучевого дерматита включают:
- покраснение;
- зуд;
- шелушение;
- болезненность;
- образование волдырей;
- изменение цвета кожи;
- фиброз или рубцевание соединительной ткани;
- появление язв.
Лучевой дерматит может варьироваться от острого до хронического, и, как правило, проходит четыре стадии развития симптомов:
- покраснение;
- шелушение;
- отек;
- отмирание клеток кожи.
Факторы, повышающие риск развития лучевого дерматита после терапии, включают:
- болезни кожи;
- ожирение;
- применение крема перед лучевой терапией;
- недоедание;
- некоторые инфекционные заболевания (например, ВИЧ);
- диабет.
Лечение лучевого дерматита
Существует пять основных методов лечения лучевого дерматита, которые позволяют ослабить и даже устранить этот неприятный побочный эффект лучевой терапии.
- Кортикостероидные кремы. Гормональные кремы широко применяются в лечении лучевого дерматита, хотя их эффективность находится под вопросом.
- Антибиотики – как пероральные, так и топические (то есть те, что содержатся в кремах и мазях), достаточно эффективны при лечении ожогов, связанных с лучевой терапией.
- Серебряные повязки на рану. Как правило, раны обрабатываются марлей, на которую наносят антибактериальные средства, но в случае с лучевыми ожогами лучше использовать серебряные повязки. Ионы серебра, используемые в производстве этой повязки, борются с инфекцией и бактериями, ускоряя заживление раны.
- Цинк. Организм использует цинк для усиления иммунной реакции. Цинковая мазь подходит для лечения ожогов, акне, порезов, язв и лучевого дерматита.
- Амифостин – это препарат, устраняющий свободные радикалы и снижающий токсичность облучения. Согласно клиническим исследованиям, пациенты, принимающие амифостин во время лечения лучевой терапией, на 77% реже сталкиваются с лучевым дерматитом, чем те, кто не употребляет этот препарат.
Существуют определенные меры предосторожности, которые позволяют снизить риск развития лучевого дерматита. Если пациент проходит лечение лучевой терапией, ему следует избегать:
- царапин и ссадин;
- использования духов, дезодорантов и лосьонов на спиртовой основе;
- использования ароматизированного мыла;
- купания в бассейнах и джакузи;
- солнечных ванн.
Чистая и увлажненная кожа является отличной мерой профилактики лучевого дерматита.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Бородавки
Бородавки ВИЧ и гепатит С
ВИЧ и гепатит С Вросший ноготь
Вросший ноготь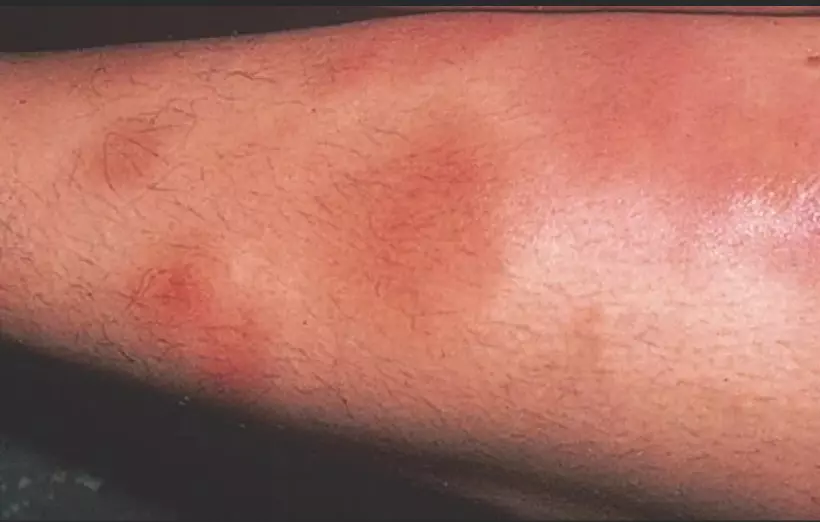 Эритема узловатая
Эритема узловатая

