Ишемическая кардиомиопатия
 Ишемия миокарда, или ишемическая болезнь сердца, возникает, когда приток крови к сердцу уменьшается, не позволяя ему получить достаточное количество кислорода.
Ишемия миокарда, или ишемическая болезнь сердца, возникает, когда приток крови к сердцу уменьшается, не позволяя ему получить достаточное количество кислорода.
Снижение кровотока, как правило, вызвано частичным или полным блокированием артерий сердца (коронарных артерий).
- Ишемическая кардиомиопатия – причины, факторы риска
- Симптомы ишемической кардиомиопатии, диагностика
- Лечение ишемической кардиомиопатии
Ишемия миокарда может привести к повреждению сердечной мышцы, уменьшая ее способность эффективно перекачивать кровь. Внезапная закупорка коронарной артерии может привести к инфаркту. Ишемическая болезнь сердца характеризуется нарушением сердечного ритма. Осложнением ишемической болезни сердца является ишемическая кардиомиопатия. Это одно из множества осложнений, которое сопровождается специфическими симптомами и, как и другие осложнения ИБС, может привести к сердечной недостаточности и даже летальному исходу.
Ишемическая кардиомиопатия – причины, факторы риска
Ишемическая кардиомиопатия (ИК) — это состояние ослабления сердечной мышцы. При этом заболевании левый желудочек, который является основной камерой сердечной мышцы, увеличивается и расширяется. Ишемическая кардиомиопатия может быть следствием сердечного приступа или заболевания коронарных артерий и их сужения.
Ослабленная сердечная мышца подавляет способность сердца перекачивать кровь и может привести к сердечной недостаточности.
Ишемическая кардиомиопатия является наиболее распространенным типом дилатационной кардиомиопатии. Лечение этого заболевания зависит от того, какой ущерб был причинен сердцу. Часто требуется хирургическое вмешательство и систематический прием лекарственных препаратов, причем не одного, а нескольких. В долгосрочной перспективе улучшить состояние здоровья и избежать повторного появления ишемической кардиомиопатии можно при помощи соблюдения здоровой диеты и исключения таких вредных факторов, как курение.
Причины ишемической кардиомиопатии
Ишемическая кардиомиопатия в преимущественном большинстве случаев вызвана болезнями коронарных артерий или предыдущим сердечным приступом.
Факторы риска болезни коронарных артерий:
- семейная история болезней сердца;
- высокое кровяное давление (гипертония);
- курение;
- высокий уровень холестерина;
- ожирение;
- сидячий образ жизни;
- диабет;
- злоупотребление алкоголем и наркотиками;
- амилоидоз (группа заболеваний, при которых в тканях тела происходит накопление аномальных белков);
- заболевание почек в конечной стадии.
Мужчины имеют более высокий риск развития ишемической кардиомиопатии, чем женщины, но этот возрастной разрыв исчезает после того, как женщины достигают менопаузы. Женщины в возрасте старше 35 лет, которые принимают оральные контрацептивы и курят, так же подвергаются повышенному риску появления ишемической кардиомиопатии.
Симптомы ишемической кардиомиопатии, диагностика
На ранней стадии болезни какие-либо симптомы отсутствуют. Как только артерии сужаются и кровоток становится слабым, затрудненным, появляются первые симптомы, в том числе:
- сбивчивое дыхание;
- крайняя усталость;
- головокружение, обморок;
- боль в груди и ощущение давления (стенокардия);
- учащенное сердцебиение;
- увеличение веса;
- отеки ног и брюшной полости;
- бессонница;
- кашель, скопление жидкость в легких.
Диагностика ишемической кардиомиопатии
Для подтверждения диагноза ишемическая кардиомиопатия проводят следующие диагностические тесты:
- анализы крови, в ходе которых измеряются уровни холестерина, триглицеридов и других показателей крови;
- компьютерная томография (КТ) или МРТ;
- ЭКГ и эхокардиография;
- стресс-тест для контроля деятельности сердца во время тренировки;
- коронарная ангиография;
- радионуклидные исследования для оценки насосной функции сердца;
- биопсия миокарда.
Лечение ишемической кардиомиопатии
Для лечения ишемической кардиомиопатии применяется комплексный подход, заключающийся в изменении стиля жизни, приеме лекарственных препаратов и, при необходимости, хирургическом вмешательстве.
Изменение стиля жизни должно касаться нескольких параметров: диеты, отказа от вредных привычек, регулярных нагрузок. Необходимо соблюдать правила здорового питания, придерживаться диеты с низким содержанием жира, холестерина и натрия. Лекарственные препараты применяются для облегчения симптомов кардиомиопатии, предотвращают осложнения и улучшают функцию сердца. В зависимости от состояния больного врач может выписать следующие лекарственные препараты:
- бета-блокаторы для снижения кровяного давления и частоты сердечных сокращений;
- блокаторы кальциевых каналов для нормализации пульса и расширения артерий, снижения артериального давления;
- ингибиторы альдостерона, избавляющие организм от лишней жидкости и снижающие кровяное давление. Они устраняют симптомы, связанные с накоплением большого количества жидкости, такие как отеки и одышка;
- диуретики. Так же избавляют организм от лишней жидкости, снижают количество циркулирующей крови, следовательно, способствуют уменьшению кровяного давления и снижают нагрузку на сердечную мышцу;
- препараты для контроля сердечного ритма.
Хирургические процедуры могут быть следующими:
- имплантация кардиостимулятора и/или дефибриллятора (для нормализации сердечного ритма);
- ангиопластика (расширение суженных артерий);
- установка стентов;
- атерэктомия (удаления налета со стенок артерий);
В очень серьезных случаях ишемической кардиопатии применяется коронарное шунтирование. Оно необходимо для улучшения притока крови к сердцу. Во время этой операции здоровую вену или артерию частично обрезают и помещают рядом с заблокированной. Это делается таким образом, чтобы кровь «обходила» закупоренный участок артерии и перетекала через свободную часть. Если повреждение сердца является слишком большим, выполняется пересадка сердца.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Нейроциркуляторная дистония (НЦД)
Нейроциркуляторная дистония (НЦД) Возвратная желудочковая аритмия
Возвратная желудочковая аритмия Лечение хронической сердечной недостаточности
Лечение хронической сердечной недостаточности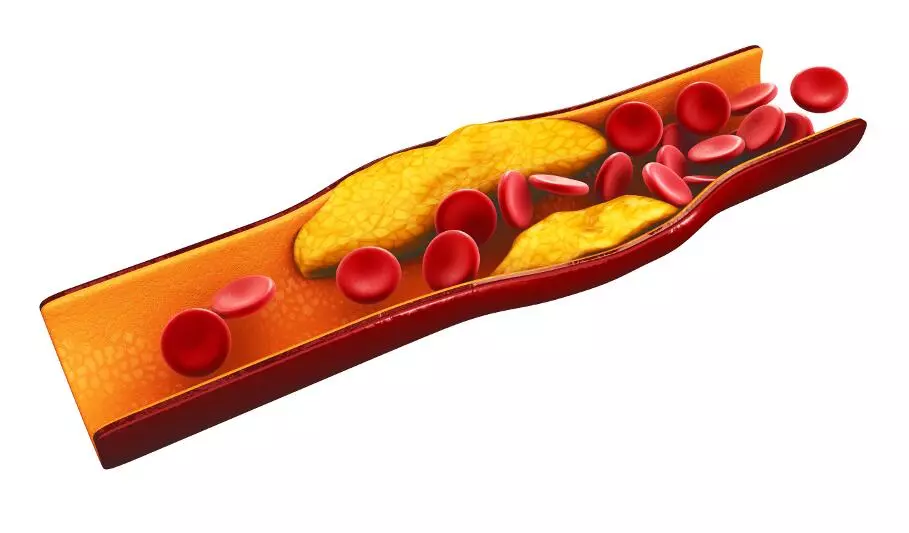 Причины атеросклероза
Причины атеросклероза

