Гипоспленизм, аспления послеоперационная (атрофия селезенки)
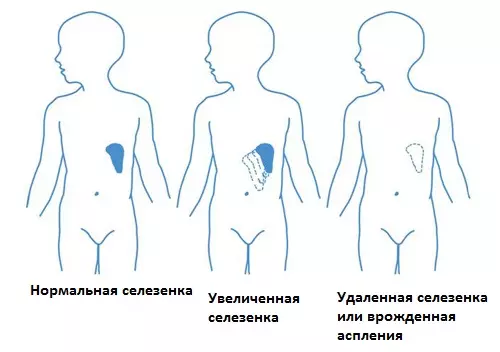 Селезенка — орган лимфатической системы, который выполняет функцию нейтрализатора инфекционных заболеваний и сохранения физиологических жидкостей в равновесии.
Селезенка — орган лимфатической системы, который выполняет функцию нейтрализатора инфекционных заболеваний и сохранения физиологических жидкостей в равновесии.
- Строение и функции селезенки
- Гипоспленизм: причины, симптомы, лечение
- Аспления послеоперационная (атрофия селезенки): причины, лечение
Определенные заболевания вызывают увеличение селезенки. Увеличенный орган легко травмировать. Иногда при чрезмерном увеличении селезенки требуется операция по ее удалению. Человек может нормально жить без этого органа, поскольку его функцию берут на себя другие органы, например, печень.
Однако при отсутствии селезенки иммунитет человека становится более слабым, организм менее эффективно борется с инфекциями.
Строение и функции селезенки
В селезенке содержатся белые кровяные клетки, основная задача которых — борьба с вирусами и патогенами. Кроме того, селезенка помогает контролировать количество крови в организме, а также утилизирует старые и поврежденные клетки.
Размер селезенки — примерно с кулак, располагается орган с левой стороны под ребрами выше желудка. У детей средние размеры селезенки составляют 6-9 см в длину/ширину, у взрослых - 9-12 см в длину/ширину.
Патологическими состояниями органа принято считать как чрезмерное увеличение, так и полное невыполнение функций. К таким состояниям относится гипоспленизм, аспления в результате операции, а также атрофия селезенки.
Гипоспленизм: причины, симптомы, лечение
Гипоспленизмом называют снижение функциональных способностей селезенки. Чаще всего причина кроется в повреждении селезенки в ходе травм, операций или любых сторонних вмешательств. Гипоспления опасна тем, что может вызвать эритроцитоз — патологическое увеличение в крови количества эритроцитов, а также кровяных телец с избытком железа, сидероцитов. Крайней формой гипоспленизма является аспления — полный отказ селезенки и невозможность выполнения возложенных на этот орган функций.
Причины гипоспленизма:
- оперативное удаление селезенки, например, при тяжелой травме селезенки, кистах, опухолях брюшной полости;
- функциональный гипоспленизм, вызванный талассемией, серповидно-клеточной анемией, тромбоцитемией и лимфопролиферативными заболеваниями, в частности лимфомой Ходжкина и неходжкинской лимфомой;
- раковые заболевания (хронический лимфолейкоз);
- воспалительные заболевания кишечника;
- целиакия;
- пересадка костного мозга;
- облучение селезенки или отказ организма принимать донорские органы.
Гипоспленизм бывает и врожденным, связанным с сердечными аномалиями и билиарной атрезией (непроходимостью желчевыводящих путей).
Диагностика гипосплении проводится при помощи УЗИ, КТ, МРТ, анализа на эритроциты. Без лечения гипоспленизм может привести к серьезным осложнениям.
Симптомы гипоспленизма
Поскольку клетки селезенки важны для атаки болезнетворных бактерий и их уничтожения, снижение селезеночной функции приводит к появлению таких симптомов:
- повышенная восприимчивость к любым инфекциям;
- развитие пневмококковой септицемии;
- хронический дефицит фолиевой кислоты;
- нарушения работы ЖКТ;
- разрушение слизистой оболочки ЖКТ;
- расстройства пищеварения.
Возможные осложнения
- пневмококковые инфекции H.influenzae типа B и N.meningitidis;
- кишечные расстройства, вызванные кишечной палочкой;
- высокий риск заражения малярией (при проживании в тропических странах);
- бабезиоз;
- Capnocytophaga canimorsus (после укусов собак).
Лечение гипоспленизма
Если гипоспленизм вызван не онкологическими заболеваниями, основным методом лечения является иммунизация и прием антибиотиков (амоксициллина / клавуланата). Больной должен соблюдать режим отдыха, правильного питания, гулять, следить за состоянием здоровья, принимать витамины и фолиевую кислоту.
Если гипоспленизм принимает форму асплении, необходимо срочно принимать меры: возможно, потребуется удаление селезенки. Люди с удаленной селезенкой должны носить специальные браслеты, которые в случае госпитализации по какой-либо причине дадут информацию врачам об особенностях состояния здоровья пациента.
Аспления послеоперационная (атрофия селезенки): причины, лечение
Аспления послеоперационная — отсутствие нормальной функции селезенки, развивающееся после хирургического вмешательства. Состояние опасно риском заражения серьезными инфекциями. Асплении предшествует гипоспленизм. Послеоперационная аспления встречается чаще, чем врожденная, но и она — не редкость.
Причины асплении
Основными причинами асплении являются:
- спленэктомия после разрыва селезенки из-за опухоли или травмы;
- спленэктомия, необходимая для лечения таких заболеваний, как талассемия, идиопатическая тромбоцитопеническая пурпура, сфероцитоз;
- частичное удаление селезенки с попыткой сохранения её функций.
Последняя манипуляция выполняется с целью сохранения защитных функций селезенки и называется частичной спленэктомией или частичной селезеночной эмболизацией. Для предотвращения асплении после подобных операций рекомендуется проведение вакцинации. Это необходимо для восстановления функции селезенки с тем объемом тканей, который остался после операции.
Аспления увеличивает риск развития сепсиса от полисахаридов инкапсулированных бактерий и может привести к серьезной инфекции, нередко со смертельным исходом в течение нескольких часов после начала воспалительного процесса. В группе риска находятся пациенты, в организме которых присутствуют пневмококки, возбудители гемофильной инфекции, менингококки.
Лечение асплении и предотвращение атрофии селезенки
Для лечения асплении применяют антибиотики и вакцины. При атрофии селезенки проводят спленэктомию. После удаления селезенки антибиотики назначаются в профилактических дозах даже при появлении обычной боли в горле или температуре. Организм человека должен адаптироваться к отсутствию важного органа, спустя 1-2 года после операции системный прием антибиотиков можно прекратить.
Рекомендуемые вакцины:
- Пневмококковая вакцина (не раньше, чем с 2-х лет).
- Гемофильная вакцина, в особенности, если пациент не был вакцинирован в детстве.
- Менингококковая конъюгированная вакцина.
- Вакцина против гриппа.
При посещении стран с высоким риском малярии и менингита (расположенных к югу от Сахары) рекомендованы менингококковые вакцины А и С. Путешествий в эндемичные по малярии районы мира следует избегать.
Если поездку невозможно отменить, необходимо использовать противомалярийные профилактические средства и наружные средства в виде мазей и спреев, отгоняющие насекомых.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Витамин В12-дефицитная анемия
Витамин В12-дефицитная анемия Сидеропеническая дисфагия, синдромы Пламмера-Винсона, Келли-Патерсона
Сидеропеническая дисфагия, синдромы Пламмера-Винсона, Келли-Патерсона Фолиеводефицитная анемия (дефицит витамина В9)
Фолиеводефицитная анемия (дефицит витамина В9) Агранулоцитоз
Агранулоцитоз

