C-клеточная гиперплазия щитовидной железы, дисгормональный зоб, синдром Пендреда
- Гиперсекреция кальцитонина (тиреокальцитонина)
- C-клеточная гиперплазия щитовидной железы
- Дисгормональный зоб обычный и наследственный (семейный)
- Синдром Пендреда
Гиперсекреция кальцитонина (тиреокальцитонина)
 Кальцитонин — это гормон, который принимает участие в метаболизме кальция и фосфора. У млекопитающих главным источником кальцитонина являются парафолликулярные клетки или С-клетки щитовидной железы, но гормон также синтезируется и в других тканях организма, в том числе в легких, желудочно-кишечном тракте. У птиц, рыб и земноводных кальцитонин секретируется ультимобрахиальными железами.
Кальцитонин — это гормон, который принимает участие в метаболизме кальция и фосфора. У млекопитающих главным источником кальцитонина являются парафолликулярные клетки или С-клетки щитовидной железы, но гормон также синтезируется и в других тканях организма, в том числе в легких, желудочно-кишечном тракте. У птиц, рыб и земноводных кальцитонин секретируется ультимобрахиальными железами.
Кальцитонин представляет собой пептид 32 аминокислоты. Он содержит одну дисульфидную связь, в результате чего имеет форму кольца. Альтернативные кальцитонину свойства проявляет мРНК, (матричная рибонуклеиновая кислота), кодирующая связанные с геном кальцитонина пептиды. В ходе исследований было установлено, что кальцитонин состоит из семи трансмембранных G-белков.
Физиологические задачи кальцитонина
В ходе медицинского изучения были установлены множество функций кальцитонина в организме человека, однако основная из них — это участие в фосфорно-кальциевом обмене. В частности, данный гормон может снижать уровень кальция в крови, по крайней мере частично, путем воздействия на костную систему и почки.
В костной ткани кальцитонин подавляет резорбцию путем ингибирования активности остеокластов, типа клеток, которые выпускают кальций и фосфор в кровь. В почечных канальцах кальцитонин ингибирует канальцевую реабсорбцию ионов фосфора и кальция, в результате чего уровень кальция в моче и крови падает.
В человеческом организме этот гормон также имеет небольшое влияние на регулирование уровня кальция в крови. Тем не менее, люди с медуллярным раком щитовидной железы или пониженной функцией (например, в результате удаления), не имеют отклонений в уровнях кальция при анализе сыворотки крови.
Контроль секреции кальцитонина
Наиболее важным фактором регулирования секреции кальцитонина является внеклеточная концентрация ионизированного кальция. Повышенные уровни кальция в крови стимулируют секрецию гормона, и она подавляется, когда концентрация кальция падает ниже нормы. Ряд других гормонов стимулирует высвобождение кальцитонина в определенных ситуациях, и органы нервной системы в том числе.
Избыточное количество кальциотонина называется гиперсекрецией. Это грозит человеку нарушениями в работе выделительной системы и костей.
Медицинские формы кальциотонина назначают для лечения болезни Педжета, гиперкальциемии, снятия болей в костях. Однако в настоящее время использование таких препаратов ограничено.
Секреция кальцитонина и паратиреоидного гормона определяет уровень кальция в крови. Когда уровень кальция в крови увеличивается, кальцитонин секретируется в больших количествах. Когда уровень кальция падает, гормон вырабатывается менее интенсивно.
Секрецию кальцитонина также ингибирует гормон соматостатин, который производится С-клетками щитовидной железы. Избыток этого важного гормона может со временем вызвать эндокринную неоплазию различных типов, а также повысить риск медуллярного рака.
Слишком малое количество кальциотонина не отражается негативно на организме. Избыток его в любом случае более опасен, чем недостаток.
C-клеточная гиперплазия щитовидной железы
С-клеточная гиперплазия щитовидной железы была установлена как медицинский термин в 1970 году. Это состояние было связано с семейной карциномой щитовидной железы и множественной эндокринной неоплазией типа II и IIB.
Гиперплазия С-клеток — наследственное заболевание, передающееся одним из родителей, причем, носителями могут быть оба. Чаще всего С-клетки скапливаются в перешейке щитовидной железы или в верхних двух третях органа. Симптомами такого состояния являются:
- цитологическая атипия;
- ядерная анаплазия;
- некроз клеток.
Все эти процессы фиксируются в лабораторных условиях при анализе клеток предположительно пораженной области. На физиологическом уровне при С-клеточной гиперплазии в тканях начинаются раковые процессы. Поражение может выглядеть как микроинвазивная карцинома и завершается образование инвазивной карциномы с образованием метастазов.
С-клетки и их функция полностью не изучены специалистами, однако есть данные о том, что типов гиперплазии этого типа клеток всего три. Первый — количество таких клеток при исследовании под микроскопом на одном участке менее или равно 20, второй — менее или равно 20-49, третий — более 50. В основном гиперплазия С-клеток приводит к образованию карцином и аденоматозных структур.
Лечение такого состояния затруднено из-за часто несвоевременной диагностики или лечения под видом другого заболевания.
Дисгормональный зоб обычный и наследственный (семейный)
Подобное состояние можно описать как увеличение щитовидной железы в размерах без гормональных нарушений. Это заболевание может быть как приобретенным, так и наследственным (семейным). Также различают спорадический и эндемический дисгормональный зоб.
Спорадический (случайный, периодический) возникает избирательно, и не связан с пищевыми или питьевыми йододефицитами, а эндемический как раз обусловлен отсутствием йода в пище или воде в определенных районах, обычно удаленных от моря.
Нехватка йода, как известно, приводит к сокращению синтеза гормона ТТГ, что вызывает перегрузку железы, и ей приходится функционировать в напряженном режиме постоянно. Интенсивную работу орган компенсирует увеличением своих размеров.
Чтобы вылечить дисгормональный обычный или семейный зоб, необходимо пополнять дефицит йода. Лучше всего это делать, употребляя такие продукты, как йодированная соль, морская капуста и любые водоросли, соя, горох и бобы, красная капуста. Препараты йода назначают только в том случае, если при помощи правильного рациона восстановить функцию железы невозможно.
Синдром Пендреда
Синдром Пендреда — генетическое заболевание, которое вызывает потерю слуха в раннем детстве. Эта болезнь также может повлиять на щитовидную железу и вызвать дисбаланс гормонов. Синдром назван в честь Вогана Пендреда, английского врача, который первым описал случай такого заболевания в 1986 году.
Симптомы синдрома Пендреда
Дети, которые родились с синдромом Пендреда, теряют слух при рождении или к тому времени, как им исполнится три года. Слух ухудшается со временем, и его потеря бывает внезапной, и позднее ребенок может начать опять частично слышать. В конечном итоге во взрослом возрасте у таких людей наступает полная глухота. Практически у всех детей снижение слуха фиксируется в обоих ушах. Исследователи убеждены, что около 90% случаев синдрома Пендреда — генетическая проблема. В остальных случаях определяющими становятся экологические причины.
Синдром Пендреда может заставить щитовидную железу расти быстрее, чем это необходимо. У больных развивается зоб.
Для детей нормальная щитовидная железа и её гормоны крайне важны для развития и роста. Тем не менее, наличие зоба при синдроме Пендреда обычно не сказывается на умственных или когнитивных способностях детей, они растут и развиваются нормально, даже если щитовидная железа увеличена.
Типичный возраст для развития зоба - подростковый период или возраст 21-30 лет. Кроме того, синдром Пендреда может повлиять на вестибулярный аппарат, из-за этого некоторые больные дети могут начать ходить позднее, чем другие. Причинная связь между синдромом Пендреда и щитовидной железой до конца не установлена.
Что вызывает заболевание?
Синдром Пендреда может быть вызван изменениями или мутациями, в гене SLC26A4 (ранее известном как ген PDS) на хромосоме 7. Поскольку это рецессивный признак, ребенок должен унаследовать два мутантных гена SLC26A4 — по одному от каждого родителя. Но если родители ребенка являются лишь носителями гена-мутанта, последствий для здоровья ребенка не будет.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Тиреотоксикоз (гипертиреоз)
Тиреотоксикоз (гипертиреоз)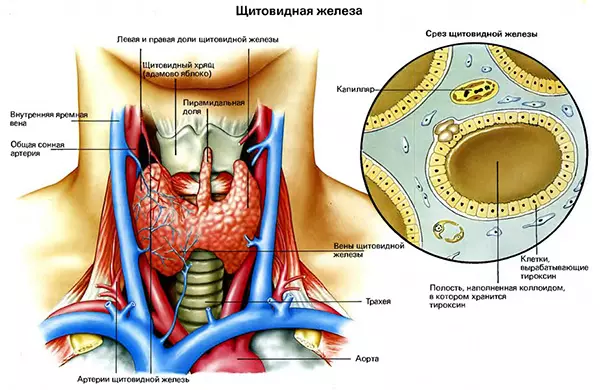 Эутиреоидный синдром, кровоизлияние в щитовидную железу
Эутиреоидный синдром, кровоизлияние в щитовидную железу Дефицит витамина А, ксерофтальмия
Дефицит витамина А, ксерофтальмия Гиперфункция яичек, гиперсекреция тестикулярных гормонов
Гиперфункция яичек, гиперсекреция тестикулярных гормонов

